El quirófano es donde más infecciones se producen. Flickr
El peligro del hospital: aumenta el riesgo de infección por bacterias
Las infecciones hospitalarias en España han aumentado por primera vez en varios años. La creciente resistencia a los antibióticos de estos patógenos obliga a buscar nuevas estrategias.
18 octubre, 2016 00:27Noticias relacionadas
Casi siete de cada cien personas que han visitado un hospital español en el último año han acabado contrayendo una infección dentro del propio centro médico.
La cifra ha aumentado ligeramente con respecto a las últimas ediciones del informe EPINE, que se viene realizando en nuestro país desde 1990. En su última edición, el estudio, coordinado por la Sociedad Española de Medicina Preventiva, Salud Pública e Higiene, ha evaluado a más de 59.000 pacientes en 294 hospitales españoles.
Las infecciones hospitalarias (también llamadas nosocomiales) son un problema cada vez mayor en los países desarrollados. Pese a que las medidas de higiene y el uso de antibióticos es cada vez mayor entre la población española, llegando a rozar el 50% de los pacientes en los últimos años, las infecciones en el hospital no se están reduciendo de la misma manera, y en los últimos meses han registrado incluso un aumento.
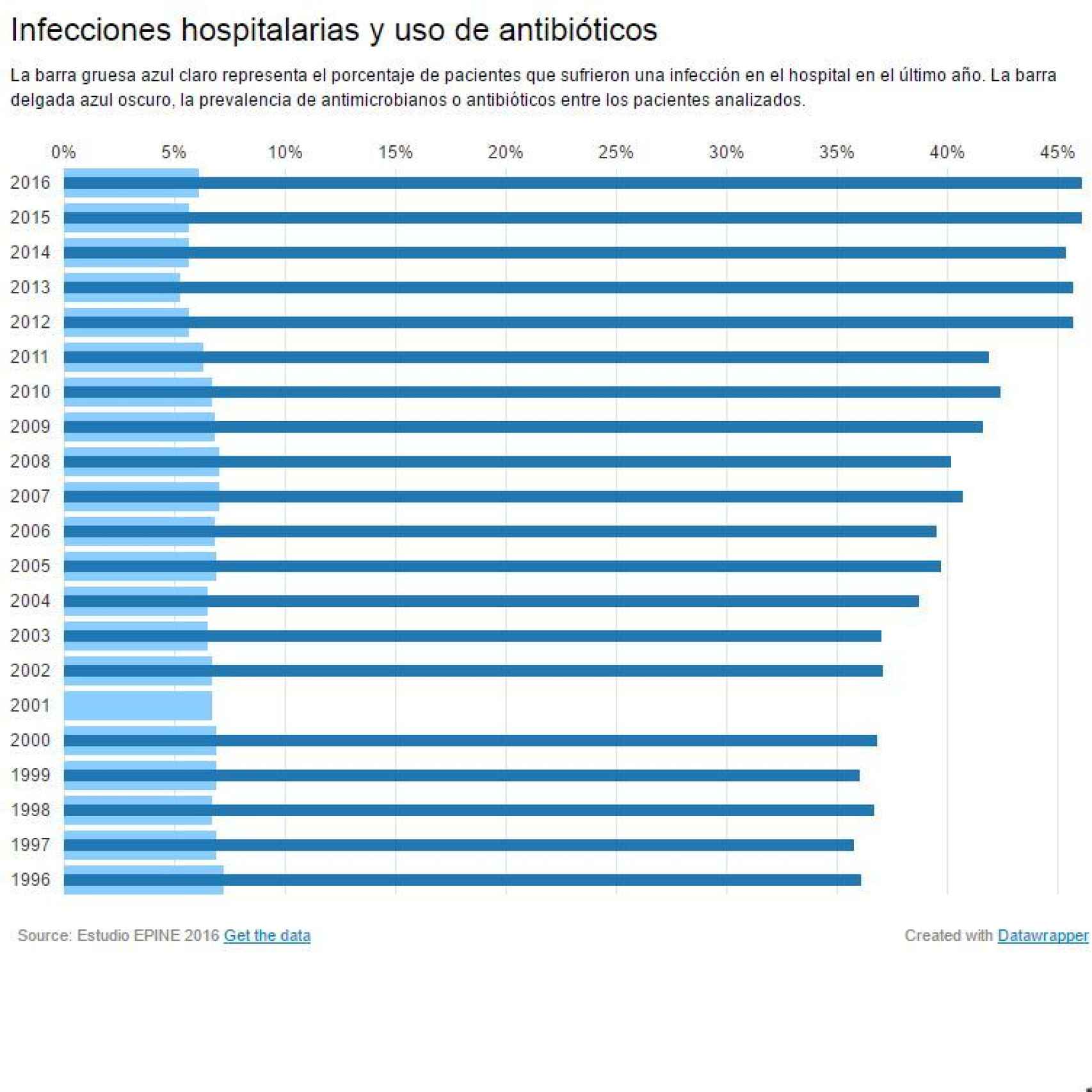
Otro dato apoya esta tendencia, y es que en 1990, la mayor parte de las infecciones que uno contraía al estar hospitalizado eran urinarias, sin embargo, actualmente son de tipo quirúrgico: este año, el 28% del total de infecciones se produce en quirófano, la cifra más alta desde que hay registros.
El 28% del total de infecciones se produce en quirófano, la cifra más alta desde que hay registros
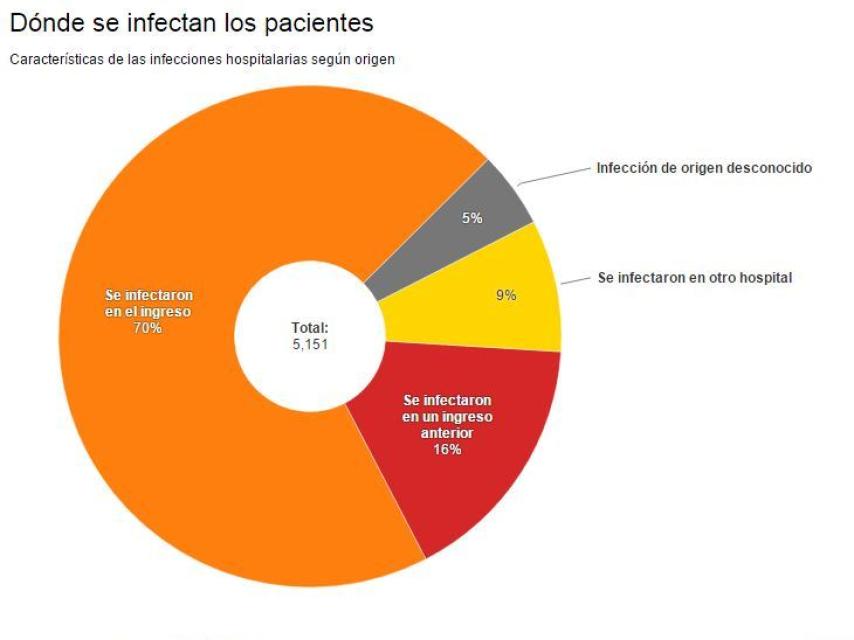
De los casi 60.000 pacientes evaluados, 5.151 llegaron a contraer una infección dentro del hospital. En su gran mayoría, fueron infectados en la propia visita al hospital.
Muchas de las infecciones, por ejemplo las que acaban provocando una neumonía o una infección urinaria, están asociadas al uso de ventiladores mecánicos o de catéteres que no han sido adecuadamente esterilizados. Emilio Bouza, jefe del Servicio de Enfermedades Infecciosas y Microbiología del Hospital Gregorio Marañón de Madrid, reflexionaba al respecto que "es cuestión de sumar episodios de estos en un hospital y ver qué coste supone en vidas y en dinero".
Por ejemplo, en el último estudio EPINE se recogen 937 infecciones urinarias y 698 neumonías asociadas a dispositivos. Cada una de estas infecciones, calcula Bouza, puede llegar a costar al hospital entre 18.000 y 30.000 euros respectivamente, por lo que el coste económico para la sanidad pública se habría disparado más allá de los 30 millones de euros a consecuencia de las infecciones hospitalarias. A esto hay que añadir el 10% de mortalidad asociado a una infección de catéter y el 30% asociado a la neumonía del ventilador. En total, casi 300 personas el último año.
¿Con qué nos infectamos en un hospital?
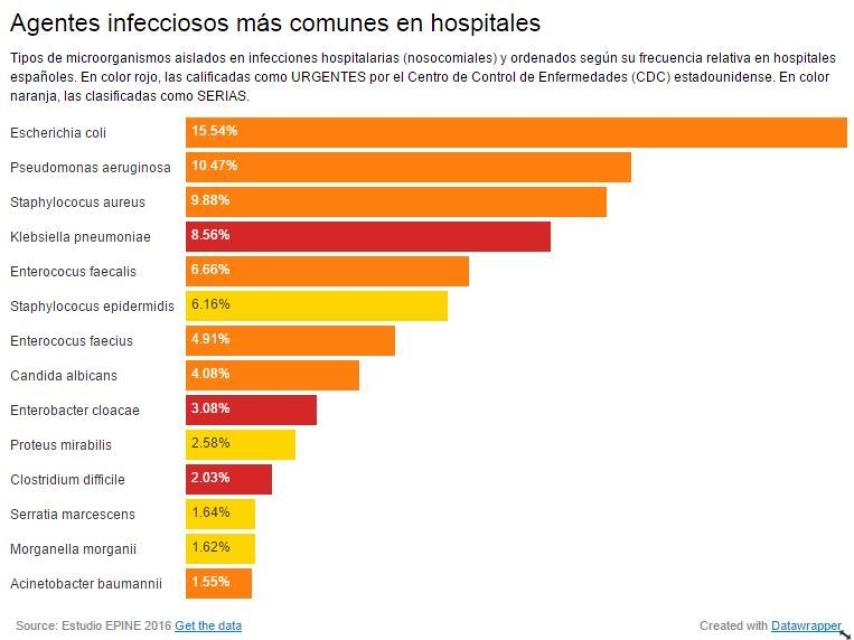
Las cepas bacterianas resistentes a los antibióticos se conocen como superbacterias, y son una preocupación cada vez mayor para las autoridades sanitarias, ya que su mortalidad puede alcanzar hasta el 50% en algunos casos. El Centro de Control de Enfermedades (CDC) estadounidense clasificó en 2013 las más peligrosas en función de las cepas inmunes a antibióticos como el fluconazol o la vancomicina. Algunas de estas bacterias, como la Klebsiella pneumoniae o la Clostridium difficile aparecen entre los quince agentes infecciosos más comunes en hospitales españoles.
Ante este panorama, las opciones no son numerosas para combatir a un número cada vez mayor de patógenos. Una de ellas puede estar en las matemáticas.
Martín López, un joven matemático actualmente empleado en la Universidad de Leeds (Reino Unido) está tratando de aplicar el uso de procesos probabilísticos para entender cómo una bacteria se dispersa por un hospital y acaba provocando una infección. "Una epidemia se puede estudiar desde un punto de vista determinista, dando por hecho que siempre se va a comportar igual, o con un enfoque que incorpore la probabilidad de que una misma epidemia, en una misma población y con las mismas circunstancias, por una posibilidad totalmente aleatoria a veces se propaga y a veces se extinga".
López pone el ejemplo de una Unidad de Cuidados Intensivos o un quirófano, donde trabajan unas 15 ó 20 personas. "Cuantas más personas tienes, más aleatoriedad añades al proceso y más papel puede jugar un modelo", explica.
El objetivo del proyecto, que ha comenzado este verano, es determinar las rutas más habituales de propagación de una bacteria en un hospital. López, reconocido recientemente con un premio Vicent Caselles (Real Sociedad Española de Matemáticas y Fundación BBVA) cree que este enfoque puede ser más útil que los actuales, precisamente porque aunque los hospitales puedan implementar cuatro o cinco medidas para evitar que una bacteria se propague, nunca sabrán qué medida ha sido la que ha evitado la propagación. "Y tampoco pueden hacer trabajo de campo de
probar distintas medidas en distintos hospitales, porque no es ético", reflexiona.
Tras su proyecto, financiado con fondos públicos, López sabe que está la necesidad de paliar de alguna forma la creciente resistencia de las bacterias a los fármacos, "porque en los últimos 30 años no ha surgido un antibiótico nuevo al no ser rentables y las bacterias van ganando terreno".





